Es ist ein Horror-Szenario: Nach einer bakteriellen Infektion muss festgestellt werden, dass der Keim nicht mit gängigen Antibiotika kleinzukriegen ist. Die Behandlung des Patienten – sei es Mensch oder Tier – wird dadurch massiv erschwert. Bei der Suche nach der Ursache für Antibiotikaresistenzen wird oft mit dem Finger auf die Landwirtschaft gezeigt. Dort setze man diese Medikamente zu grosszügig ein und fördere so die Entwicklung von Resistenzen. Für die Entstehung bestimmter MRSA (Methicillin-resistente Staphylococcus aureus) ist nach neusten Erkenntnissen aber weder ein Landwirt noch eine Kuh verantwortlich.
Evolution im Stachelkleid
Wie die Universität Cambridge mitteilt, entwickelte sich MRSA bereits vor rund 200 Jahren und damit vor dem Einsatz medizinischer Antibiotika in Spitälern und Ställen. Das Bakterium S. aureus sei im Stachelkleid von Igeln in Kontakt mit dem Pilz Trichophyton erinacei gekommen, der zur Selbstverteidigung ein Antibiotikum produziert. Über die Zeit passte sich das Bakterium an und entwickelte eine Resistenz gegen Methicillin. Im 19. Jahrhundert entstand so via biologische Evolution ein erster MRSA-Stamm.
Später müsse MRSA über direkten Kontakt von Igeln auf Menschen und Nutztiere übergegangen sein, so die Forschenden.
Antibiotikaeinsatz beschleunigt die Resistenzbildung
Nun ist es aber nicht so, dass der Einsatz von Antibiotika in der (Veterinär)Medizin keinen Einfluss auf die Bildung von Resistenzen hat. Vielmehr beschleunige das den Prozess und habe dazu geführt, dass resistente Keime in allen Teilen der Welt gefährlich häufig seien. Bei übermässiger Verwendung sei es nur eine Frage der Zeit, bis das nächste Antibiotikum seine Wirkung verliert. Die Weltgesundheitsorganisation stuft MRSA als eine der grössten Gefahren für die menschliche Gesundheit ein.
Keine Angst vor Igeln
Die neuen Erkenntnisse seien indes kein Grund, sich vor Igeln zu fürchten: Menschen werden laut den Forschenden nur selten von diesen Tieren mit MRSA infiziert – obwohl Igel diese Keime schon seit zwei Jahrhunderten tragen. Sämtliche Wildtiere beherbergen Bakterien, Parasiten, Pilze und Viren auf sich, heisst es weiter. Und da Menschen mit ihrer Umwelt fest verbunden sind, könne man die Entstehung von Antibiotikaresistenzen auch nicht ohne den Blick aufs Ganze verstehen.
MRSA per se macht nicht krank
Staphylococcus aureus gehört zur normalen mikrobiellen Besiedlung von Schleimhäuten und Haut bei Mensch und Tier. Normalerweise machen sie nicht krank, wie in einem Faktenblatt des Bundesamts für Lebensmittelsicherheit und Veterinärwesen (BLV) erklärt wird. Wenn das Bakterium aber z. B. in eine Wunde gelangt, können Infektionen die Folge sein. Handelt es sich um MRSA wird die Behandlung schwierig, da der Keim auf eine grosse Gruppe von Antibiotika nicht anspricht.
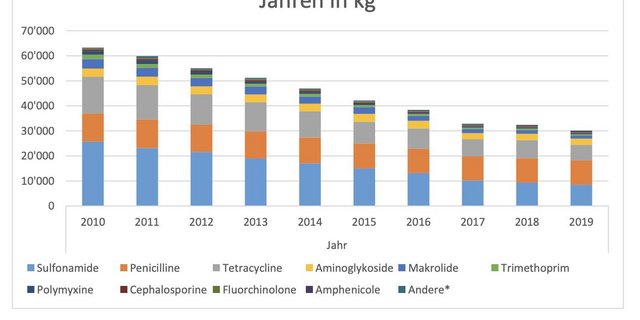
Nutztier-assoziierte MRSA kommen laut BLV insbesondere bei Schweizer Schlachtschweinen relativ häufig vor (Nachweisrate von knapp 53 Prozent im Jahr 2019). Schlachtkälber seien weniger oft betroffen. Zwar können solche Nutztier-assoziierte MRSA auf Menschen übertragen werden, das sei jedoch sehr viel seltener der Fall als bei Spital- oder Bevölkerungs-assoziierten MRSA. Diese sind nämlich besser an den Menschen angepasst. Im Vergleich zum Ausland werden hierzulande bei schweren Blutinfektionen aber selten MRSA festgestellt – Tendenz sinkend, heisst es weiter.
Zwar sei ein möglichst seltener und gezielter Einsatz von Antibiotika wichtig, um keine neuen Resistenzen entstehen zu lassen. Derzeit kenne man aber keine effektiven Massnahmen, um MRSA effektiv vom eigenen Stall fernzuhalten. Ob der Keim in einer Tierhaltung auftrete, hänge in erster Linie davon ab, ob er eingeschleppt werde.